ビジネスモデルの限界? 変革期にある製薬企業
自己紹介と問題提起
当社のHuman Developmentプラクティス(ヘルスケア、教育)では、主に少子高齢化という人口動態から大きな影響を受ける産業としてヘルスケア、教育を取り上げ、各業界に属する企業への支援や業界としての向かうべき方向等を提言していくことを目的としている。本日はその中でも変革期にあると想定される製薬企業を取り上げ、現在のビジネスモデルの限界や今後の方向性を概観した上で、特に各社とも模索途上にある営業手法の変化について述べたい。
製薬業界にとって高齢化に伴う医療費・薬剤費の抑制が重要な環境要因であることは論を待たない。日本では2年に1回薬価の改定が行われその度に平均で約4~7%薬価が低下しており、2021年からは毎年薬価が改定されることとなっている。その結果2021年時点で国内医薬品市場は10兆5,990億円で、2014年~2019年のCAGRは-0.2%と若干のマイナス成長となっている。国内市場が伸びない以外にも、新薬がなかなかローンチ出来ない、ローンチできてもブロックバスター(1剤で年間1,000億円を超える新薬)にはならない、GMP違反が続発している、訪問規制で医師に会えない、オムニチャネルが進まない等後述する様々なチャレンジに直面している。これらの課題を総合して考えると、製薬会社の現在のビジネスモデルは限界に近付いており、大きな変革が求められていると言えるのではないだろうか?
目次
- 製薬企業のビジネスモデルの限界
- 今後の方向性
- 模索されている営業手法の変化
製薬企業のビジネスモデル の限界
製薬企業のうち、まず新薬メーカーについて述べたい。新薬メーカーの基本的なビジネスモデルは、新たな医薬品を開発し、できるだけ高い薬価算定を受けるよう試み、自社の医薬品の特徴を裏付けるエビデンス(主に学術論文)に基づき、MRを中心とした人的リソースを中心に適正使用情報を提供しつつ販売を行う。ただし、新薬は上市後5~10年で特許が終了することが多くその後はジェネリック医薬品が急激に普及し、シェアを急速に失うことが多い。先発品とジェネリック医薬品の両方がある場合のジェネリック医薬品の使用割合は2005年で32.5%だったものが2021年には79.0%まで増大している(厚生労働省)。そのために、特許が切れるまでの間に次の新薬を上市し続けなければ、新薬メーカーは突如急激な売上の低下に見舞われるリスクが存在する。
しかしながら、新薬開発の難易度は上がる一方である。周知の通り開発において必要な期間は長期化し、10年以上の期間が必要とされており成功確率も年々低下している(日本製薬工業協会調べ)。その結果大手製薬10社の1社あたりの研究開発費は2004年に621億円だったものが2017年には1,414億円まで倍増以上に増えている(医薬産業政策研究所)。加えて、新薬の開発余地がある疾患領域が狭まってきている可能性がある。大きな売上を目指す新薬を開発する上で対象疾患の患者数は重要な指標となるが、図1にある通り、通院患者数の多い高血圧症や糖尿病等の疾患はすでに薬剤による治療満足度が高いものが多く、新たな薬剤の開発余地は少ないものと想定される。患者数の多い疾患で治療満足度が低いものはうつ病等精神疾患などに限られてきている。
そのため新薬メーカーは患者数が多く治療満足度も低い、数少なく残された疾患領域か、患者数は少ないが治療満足度が低く、高薬価を想定できる疾患領域に対して薬剤の開発・上市を進めていく必要がある。その結果として、新薬メーカーが開発に取り組む疾患領域は各社類似するものになっている可能性があり、がん、循環器・代謝・腎、感染症・ワクチン、血液、精神・中枢神経領域における開発が多くなっている1)。
また、希少疾患に取り組む企業も増えてきているのではないだろうか。新薬メーカーはより長い期間、高いコストをかけて、以前のような大きな売上は見込みづらく、かつ競争も激しい領域で開発を行わざるを得ない状況になりつつあり、1医薬品あたりのROIは低下していることが想定される。新薬をタイミング良く出し続けることが困難で、ROIも低く、かつ市場も伸びない、また後述するが、MRによる情報提供も以前より医師に会えないという状況などを考えると新薬メーカーはビジネスモデルそのものを変えることを検討すべきではないだろうか。
一方ジェネリックメーカーもビジネスモデルの限界に直面している可能性がある。近年ジェネリックメーカーのGMP違反が相次いで発生し、医薬品の安定供給に不安を生じさせている。「経営者の関連法令を遵守する意識の⽋如、不健全な企業⽂化、⻑年にわたる組織体制の不備の黙認」などが原因として挙げられている2)が、より構造的には収益性の低下も深刻な状況と考えられる。
上記の通り、ジェネリック医薬品の使用率は79.0%まで増加しており、ジェネリックメーカーの売上は増加しているが原価率も上昇の一途をたどっている。薬価の継続的な低下、扱う医薬品目の増大、原材料費の上昇が主な原因で赤字品目が多数を占めるという。「今の薬価制度ではもたないのは明白だ」、「本当に必要なものを残し、役割を終えたものはやめていくというように、医療全体として薬剤を淘汰していくべきではないか」といった声も大手ジェネリックメーカーの幹部から出ている3)。
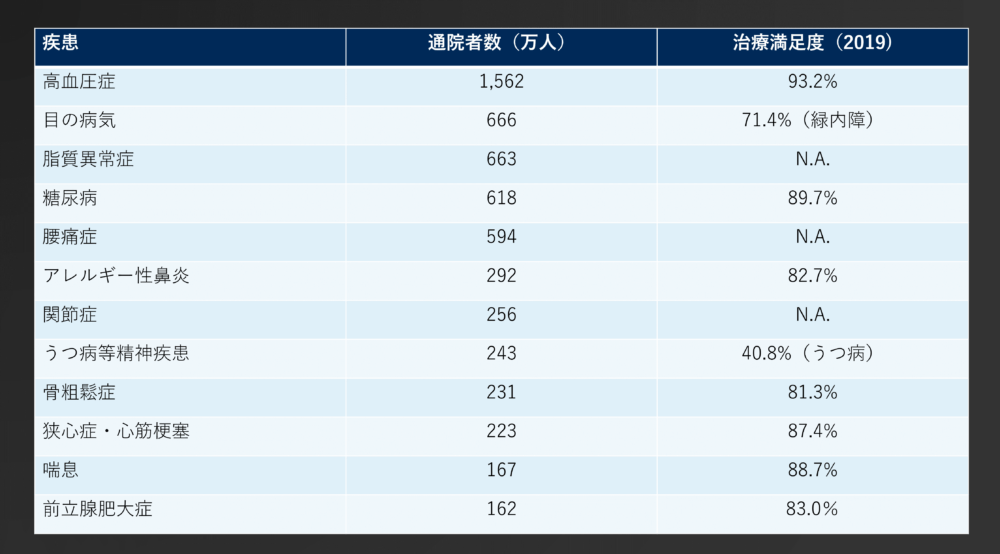
図1:主要疾患の治療満足度
今後の方向性
上記の通り、製薬企業はそのビジネスモデルの限界に到達しつつある可能性があり転換期にあると言える。現在下記のようなトレンドが業界に見られるがいずれもビジネスモデルの変革が求められていることが背景にある。
① 開発期間、コストの低減
近年、医薬品の開発においてもAIの導入が試みられている。有用な分子・化合物の特定、治験シミュレーションなどをAIで行うもので従来の方法に比べ、探索・治験をより効率化することが期待されている。加えてレセプトデータ、電子カルテデータなどのリアルワールドデータ(RWD)の活用も検討されている。治験候補患者の特定、対象群データの入手などにおける期間、コストの削減に資する可能性がある。
② より根本的な治療の開発
これまでの低分子化合物、バイオ医薬品では容易ではなかったより根本的な治療として、細胞治療、遺伝子治療が研究され、CAR-T細胞療法やAAVベクター遺伝子治療など近年上市されてきた。より高い薬価を得られる可能性があり、開発パイプラインも増えてきている。ただし、治療法によっては、従来の薬剤を製造→流通→投与という流れではなく、患者の組織を採取→運搬→処置→運搬→投与という、製薬企業にとっては全く新たなサプライチェーンとそれに伴う品質・安全性管理体制を構築する必要がある。
③ 海外売上比率の向上
国内の医薬品市場が伸びず、新薬創出も難しい中、販路の拡大や海外での開発促進を図る製薬企業も多い。武田薬品工業のシャイアー買収による希少疾患強化、アステラス製薬のファイザーとの提携によるがん治療薬開発、第一三共のアストラゼネカとの提携、エーザイのメルクやバイオジェンとの提携等が挙げられる。
④ 新たな営業モデルの創出
「コロナによって、MRが営業しなくても売上が落ちないことが分かってしまった。」筆者がある製薬企業幹部の方から伺ったお話である。これまで新薬メーカーは大量のMRを抱え、施設・医師をバイネームでターゲティングし、ディテールの量やShare of Voiceを重視してきた。しかしながら、新薬が出づらい中、今のMR数は本当に必要なのか検討している企業も多いのではないか。製薬業界全体でMRは減少傾向にあり、この10年で約64,000人から約50,000人まで減少している。オムニチャネルに代表される新たな営業モデルが模索されている。
⑤ 新規事業の開発
認知症アプリや不眠症アプリなどのデジタル治療やニューロモデュレーションといった薬物治療以外の治療領域、予防医療や診断薬領域、心電図AI解析サービスや転倒転落予測AIなどの医療支援など、近年製薬企業の新規事業創出が活発化している。薬剤の開発・製造・販売という従来のドメインだけでは限界があることへの対処と言えるのではないだろうか。
⑥ 薬価制度の改革要請
上記のジェネリック医薬品メーカーの現状を踏まえ、医薬品の安定供給をテーマに現在の市場実勢価格に基づいた薬価制度を見直し、最低薬価の引き上げの必要性なども要望されている。他方、これまでの商習慣や製薬企業間・医薬品卸間の競争などビジネスモデルについても見直しの検討がなされる可能性がある。
模索されている営業手法の変化
上記にて、新たな営業モデルが模索されていると記載した。新薬メーカーの主要営業手段は現在もMRであり、MRが医師、薬剤師、薬局、卸と接触し、処方動向や投与候補患者の有無について情報収集をしながら、医師に情報提供を行っている。しかしながら、コロナ流行後、特に病院へのMRの訪問規制が強化されMRが医師に容易に接触できなくなりつつあり、以前のような情報提供の量を維持することが困難となってきている。
そのような中、オンラインでの医師との面談、WebinarでのKey Opinion Leader(KOL)による説明会実施、自社サイトへの誘導、M3やケアネット等のThird Partyメディアの活用など、多様化したチャネルを有効に組み合わせ、医師への情報提供及び処方拡大をより適切なタイミングで適切な頻度で適切な手段で行おうというオムニチャネル化の推進が各社で行われている。
AIによりMRの訪問計画を策定する取り組みを行っている製薬企業もある。しかしながら、オムニチャネルが本当に有効なのか?どう組み合わせればよいのか?について悩んでいる企業も多いのではないか?また、Webinerが一般的となり、講演会、説明会の数を増やすことは出来つつあるが、やりっ放しになっていて効果が分からないといった声もよく聞かれる。MRを何人どこに配置したらよいか、どんな活動をさせたらよいのかはこれまで以上に重要な課題となるが、まずは効果分析を的確に行わなければならず当社もそのご依頼を受けることは多い。
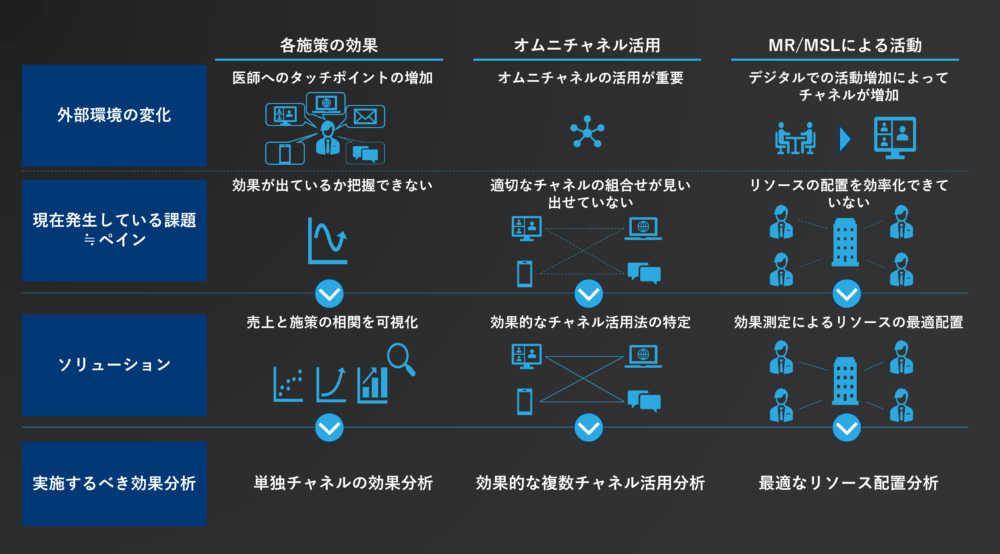
図2 :今後より求められる効果分析と最適なリソース配置
効果分析を的確に行うためにも、また、より精度の高いターゲティングや医師への情報提供を行うためにも売上データ、活動データ、リアルワールドデータをどのように収集し、整え、活用するかは今まで以上に重要となってくる。データが散在していて十分活用出来ていない、見える化するための基盤が整っていない、BIツールを入れたが結局さらに分析が必要になっている。KPIが乱立して現場が混乱している、会議がデータの解釈に終始しアクションにつながらないといった状況にはなってないだろうか?改めて自社のデータ活用の状況を見直し、将来的なデータ活用とそれによる新たな営業モデルの開拓が急務ではないかと考えている。
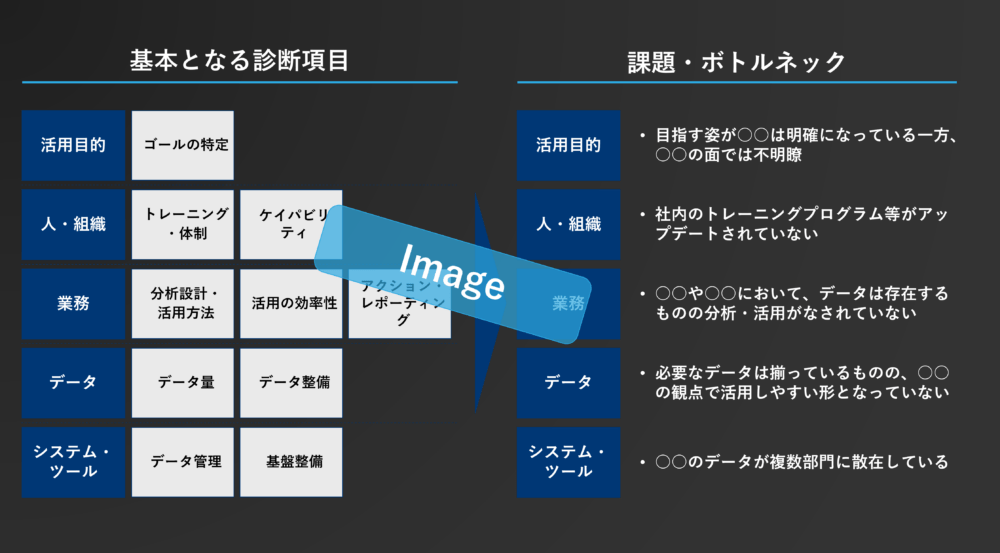
図3 :データ活用状況診断
今回は、製薬企業のビジネスモデルが限界に近付いている可能性と、取り組まれている今後の方向性を概観した。特にMRを中心とした人的営業からデータを活用した新たな営業モデルへ変革することが急務であるが、各社とも模索が続いている段階にあると言える。次回は製薬企業のあるべき情報提供体制について考察してみたい。
2022/11/02





